Что полезно при воронкообразной грудной клетке

Воронкообразная грудная клетка – это врожденная аномалия развития, при которой наблюдается западение грудины и передних отделов ребер. Этиология окончательно не установлена, предполагается, что ведущую роль играют наследственные факторы. Непосредственной причиной является дисплазия соединительнотканной и хрящевой ткани в области грудной клетки. Патология усугубляется по мере роста ребенка, нередко становится причиной изменения осанки, нарушения функций сердца и легких. Диагноз выставляется на основании осмотра, данных торакометрии, результатов рентгенографии и других исследований. Терапевтические методы лечения малоэффективны. При прогрессировании патологии и нарушениях работы органов грудной клетки показана операция.
Общие сведения
Воронкообразная грудь (pectus excavatum, впалая грудь) – врожденная патология. Характеризуется западением передних отделов груди. Является наиболее распространенной деформацией грудной клетки (91% от всех случаев врожденных пороков развития грудной клетки). По различным данным наблюдается у 0,6-2,3% жителей России. Из-за склонности к прогрессированию в ряде случаев представляет серьезную опасность для здоровья пациентов.
Причины
Этиология воронкообразной грудной клетки окончательно не выяснена, в настоящее время исследователи рассматривают около 30 гипотез возникновения воронкообразной груди. Однако статистическим путем установлено, что ведущее значение в развитии данной патологии имеют наследственные факторы. Это подтверждается наличием у пациентов родственников с такими же врожденными пороками. Кроме того, у больных с воронкообразной грудной клеткой чаще, чем в целом по популяции, выявляются другие аномалии развития.
Основной причиной деформации является хрящевая и соединительнотканная дисплазия вследствие определенных ферментативных нарушений. Неполноценность тканей может проявляться не только до рождения ребенка, но и в процессе его роста и развития. С возрастом западение грудины нередко прогрессирует, вследствие чего искривляется позвоночник, уменьшается объем грудной полости, смещается сердце и нарушаются функции органов грудной клетки. Гистологические исследования хрящевой ткани, взятой у больных разного возраста, подтверждают усугубление изменений: по мере взросления хрящ все больше разрыхляется, в нем появляется избыточное количество межклеточного вещества, образуются многочисленные полости и очаги асбестовой дегенерации.
Классификация
В настоящее время описано около 40 синдромов, сопровождающихся формированием воронкообразной груди. Это, а также отсутствие единой патогенетической теории развития болезни затрудняет создание единой классификации. Наиболее удачным вариантом, который использует большинство современных хирургов, является классификация Урмонас и Кондрашина:
- По виду деформации: асимметричная (левосторонняя, правосторонняя) и симметричная.
- По форме деформации: плосковороночная и обычная.
- По типу деформации грудины: типичная, седловидная, винтовая.
- По степени деформации: 1, 2 и 3 степень.
- По стадии болезни: компенсированная, субкомпенсированная и декомпенсированная.
- По сочетанию с другими врожденными аномалиями: не сочетанная и сочетанная.
Для определения степени воронкообразной груди в отечественной травматологии и ортопедии используется метод Гижицкой. На боковых рентгенограммах измеряют наименьшее и наибольшее расстояние между передней поверхностью позвоночника и задней поверхностью грудины. Затем наименьшее расстояние делят на наибольшее, получая коэффициент деформации. Значение 0,7 и более – 1 степень, 0,7-0,5 – 2 степень, 0,5 и менее – 3 степень.
Симптомы воронкообразной груди
Проявления болезни зависят от возраста пациента. У грудных детей наблюдается незначительное вдавление грудины и выявляется парадоксальное дыхание – симптом, при котором ребра и грудина западают во время вдоха. У больных младшего возраста вдавление грудины становится более явным, под краями реберных дуг обнаруживается поперечная борозда. Дошкольники с воронкообразной грудью чаще других детей болеют простудными заболеваниями.
У школьников выявляется нарушение осанки. Искривление ребер и грудины становится фиксированным. Грудная клетка уплощенная, надплечья опущенные, края реберных дуг подняты, живот выпячен. Симптом парадоксального дыхания по мере взросления постепенно исчезает. Наблюдается грудной кифоз, нередко в сочетании со сколиозом. Отмечается повышенная утомляемость, потливость, раздражительность, сниженный аппетит, бледность кожи и уменьшение массы тела по сравнению с возрастной нормой. Дети плохо переносят физические нагрузки. Выявляются нарушения работы сердца и легких. Характерны частые бронхиты и пневмонии, некоторые пациенты жалуются на боли в области сердца.
Диагностика
Обследование больных с воронкообразной грудью предполагает не только точную постановку диагноза, но и оценку общего состояния пациента, а также выраженности нарушений со стороны сердца и легких. Обычно диагноз не вызывает затруднений еще на стадии осмотра. Для оценки степени и характера деформации используют торакометрию и различные индексы, определяемые с учетом объема впадины в области грудины, эластичности грудной клетки, ширины грудной клетки и некоторых других показателей. Для уточнения данных торакометрии выполняется рентгенография грудной клетки в 2 проекциях и компьютерная томография органов грудной полости.
Пациента направляют на консультацию к пульмонологу и кардиологу, назначают ряд исследований дыхательной и сердечно-сосудистой системы. Спирометрия свидетельствует о снижении жизненной емкости легких. На ЭКГ выявляется смещение электрической оси сердца, отрицательный зубец Т в отведении V3 и снижение зубцов. При проведении эхокардиографии нередко обнаруживается пролапс митрального клапана. Кроме того, у больных с воронкообразной грудной клеткой часто наблюдается тахикардия, повышение венозного и артериального давления и другие нарушения. Как правило, с возрастом патологические проявления становятся более выраженными.
Лечение воронкообразной грудной клетки
Лечение могут осуществлять травматологи-ортопеды и торакальные хирурги. Консервативная терапия при данной патологии малоэффективна. Показанием к оперативному лечению являются нарастающие нарушения работы органов кровообращения и дыхания. Кроме того, иногда хирургическое вмешательство проводится для устранения косметического дефекта. Операции (кроме косметических) рекомендуют проводить в раннем возрасте, оптимальный период – 4-6 лет. Такой подход позволяет обеспечить условия для правильного формирования грудной клетки, предупредить развитие вторичных деформаций позвоночника и появление функциональных нарушений. Кроме того, дети лучше переносят хирургические вмешательства, их грудная клетка отличается повышенной эластичностью, и коррекция проходит менее травматично.
В настоящее время используется около 50 видов оперативных вмешательств. Все методики подразделяются на две группы: паллиативные и радикальные. Целью радикальных методов является увеличение объема грудной клетки, все они предусматривают стернотомию (рассечение грудины) и хондротомию (рассечение хрящевой части ребер). В процессе операции часть кости удаляют, а передние отделы грудной клетки фиксируют при помощи специальных швов, различных фиксаторов (спиц, пластин, алло- и аутотрансплантатов). Паллиативные вмешательства предусматривают маскировку дефекта без коррекции объема грудной полости. При этом в подфасциальное пространство вшиваются внегрудные силиконовые протезы.
Безусловным показанием к радикальному хирургическому лечению является деформация 3 степени, деформация 2 степени в стадии субкомпенсации и декомпенсации, резко выраженный сколиоз, синдром плоской спины, слипчивый перикардит, сердечно-легочная недостаточность и гипертрофия правого желудочка сердца. Перед операцией обязательно назначается комплексное обследование и проводится лечение хронических инфекционных заболеваний (бронхита, гайморита, хронической пневмонии и т. д.).
Показанием к паллиативному вмешательству являются 1 и 2 степень деформации. Паллиативные операции проводятся только взрослым, поскольку в процессе роста ребенка силиконовый протез может визуально «отслоиться» и косметический эффект хирургического вмешательства будет утрачен. Больным старше 13 лет с незначительной деформацией может быть проведена коррекция расположения реберных дуг – операция, при которой дуги отсекаются и крест-накрест фиксируются на передней поверхности грудины.
Для создания максимально благоприятных условий в послеоперационном периоде пациента помещают в отделение реанимации, где он находится в состоянии медикаментозного сна. При этом ведется тщательное наблюдение за состоянием органов грудной полости и функцией дыхательной системы. Для профилактики гипоксии проводят ингаляции кислорода через носовой катетер. Со 2-3 дня начинают занятия дыхательной гимнастикой. Через неделю назначают ЛФК и массаж.
Прогноз и профилактика
Профилактика воронкообразной груди не разработана. Оценить результат операции можно только через 3-6 месяцев. Оценивается как косметический эффект, так и степень восстановления функций органов грудной полости. При этом хорошим результатом считается полное устранение деформации, отсутствие парадоксального дыхания, соответствие антропометрических показателей стандартным данным для соответствующей возрастной группы, отсутствие нарушений со стороны легких и сердца, нормальные показатели кислотно-щелочного и водно-солевого обмена.
Удовлетворительным считается результат, при котором сохраняется незначительная деформация и есть незначительные функциональные нарушения, но жалобы отсутствуют. Неудовлетворительный результат – рецидив деформации, жалобы сохраняются, функциональные показатели не улучшились. Хороший результат достигается у 50-80% пациентов, удовлетворительный – у 10-25% пациентов и неудовлетворительный – также у 10-25% пациентов. По данным исследований, в отдаленном периоде лучшие результаты наблюдаются при пластике грудины без применения фиксаторов. Вместе с тем, не существует единой универсальной методики, которая одинаково хорошо подходила бы всем пациентам.
Источник
 ÐÑи поÑокаÑ
ÑазвиÑÐ¸Ñ (Ñ.н. малÑÑоÑмаÑиÑÑ
), коÑоÑÑм ÑвлÑеÑÑÑ Ð²Ð¾ÑонкообÑÐ°Ð·Ð½Ð°Ñ Ð´ÐµÑоÑмаÑÐ¸Ñ Ð³ÑÑдной клеÑки, единÑÑвеннÑм ÑÑедÑÑвом коÑÑекÑии деÑекÑа ÑвлÑеÑÑÑ Ñ
иÑÑÑгиÑеÑкое вмеÑаÑелÑÑÑво.
ÐÑи поÑокаÑ
ÑазвиÑÐ¸Ñ (Ñ.н. малÑÑоÑмаÑиÑÑ
), коÑоÑÑм ÑвлÑеÑÑÑ Ð²Ð¾ÑонкообÑÐ°Ð·Ð½Ð°Ñ Ð´ÐµÑоÑмаÑÐ¸Ñ Ð³ÑÑдной клеÑки, единÑÑвеннÑм ÑÑедÑÑвом коÑÑекÑии деÑекÑа ÑвлÑеÑÑÑ Ñ
иÑÑÑгиÑеÑкое вмеÑаÑелÑÑÑво.
– ÐеÑÐµÐ±Ð½Ð°Ñ ÑизкÑлÑÑÑÑа, маÑÑаж и занÑÑÐ¸Ñ ÑпоÑÑом помогаÑÑ Ð»Ð¸ÑÑ Ð¿Ñи деÑоÑмаÑиÑÑ , полÑÑеннÑÑ Ð² ÑезÑлÑÑаÑе внеÑнего Ð¼ÐµÑ Ð°Ð½Ð¸ÑеÑкого воздейÑÑвиÑ.
– ÐиÑаминнÑе и гоÑмоналÑнÑе пÑепаÑаÑÑ Ð¼Ð¾Ð³ÑÑ Ð¿Ð¾Ð¼Ð¾ÑÑ, еÑли деÑоÑмаÑÐ¸Ñ Ð²Ñзвана наÑÑÑением обмена веÑеÑÑв или обÑего гоÑмоналÑного ÑазвиÑиÑ
Ðднако ÑÑо не ознаÑаеÑ, ÑÑо занÑÑÐ¸Ñ ÑпоÑÑом иÑклÑÑаÑÑÑÑ, как неÑÑÑекÑивнÑй меÑод. Ðолее Ñого ÑпоÑÑ, маÑÑаж, гимнаÑÑика ÑвлÑÑÑÑÑ Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼Ñм (но не доÑÑаÑоÑнÑм!) аÑÑибÑÑом леÑениÑ, они Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼Ñ Ð´Ð»Ñ Ð¿Ð¾Ð»Ð½Ð¾Ð³Ð¾ воÑÑÑÐ°Ð½Ð¾Ð²Ð»ÐµÐ½Ð¸Ñ Ð¿Ð°ÑиенÑа.
ÐÑименение меÑода ÐаÑÑа в коÑÑекÑии воÑонкообÑазной деÑоÑмаÑии гÑÑдной клеÑки позволило паÑиенÑÑ Ð·Ð°Ð½Ð¸Ð¼Ð°ÑÑÑÑ ÑпоÑÑом во вÑÐµÐ¼Ñ Ð²Ð¾ÑÑÑановиÑелÑного пеÑиода, ÑÑо Ñделало коÑÑекÑÐ¸Ñ Ð´ÐµÑоÑмаÑий еÑе более ÑÑÑекÑивной. ÐеÑÐµÐ±Ð½Ð°Ñ ÑизкÑлÑÑÑÑа и маÑÑаж Ð¿Ð¾ÐºÐ°Ð·Ð°Ð½Ñ Ð² ÑÐ¾Ñ Ð¿ÐµÑиод, когда паÑиенÑÑ ÑÑÑановлена плаÑÑина: ÑÑо ÑпоÑобÑÑвÑÐµÑ ÑазвиÑÐ¸Ñ Ð¼ÑÑÑ, а Ñакже ÑоÑмиÑÐ¾Ð²Ð°Ð½Ð¸Ñ Ð¿ÑавилÑной оÑанки. ÐоÑÑаÑоÑное внимание к ÑизиÑеÑким ÑпÑажнениÑм позволÑÐµÑ Ð´Ð¾ÑÑиÑÑ Ð¾ÑлиÑнÑÑ ÑезÑлÑÑаÑов в коÑÑекÑии воÑонкообÑазной деÑоÑмаÑии гÑÑдной клеÑки.
УпÑÐ°Ð¶Ð½ÐµÐ½Ð¸Ñ Ð¿Ñи деÑоÑмаÑиÑÑ Ð³ÑÑдной клеÑки
Ðо ÑÑаÑиÑÑике, на каждÑÑ 1000 деÑей 6-8 Ð¸Ð¼ÐµÐµÑ Ð²ÑожденнÑе деÑоÑмаÑии гÑÑдной клеÑки. ÐÑиÑиной деÑоÑмаÑий гÑÑдной клеÑки пÑинÑÑо ÑÑиÑаÑÑ Ð°Ð½Ð¾Ð¼Ð°Ð»Ñное ÑазÑаÑÑание Ñ ÑÑÑа Ð¼ÐµÐ¶Ð´Ñ ÑебÑами и гÑÑдиной, коÑоÑое вÑÐ³Ð¸Ð±Ð°ÐµÑ Ð³ÑÑÐ´Ð¸Ð½Ñ Ð²Ð½ÑÑÑÑ Ð¸Ð»Ð¸ наÑÑжÑ. РпеÑвом ÑлÑÑае Ð°Ð½Ð¾Ð¼Ð°Ð»Ð¸Ñ Ð½Ð°Ð·ÑваеÑÑÑ Ð²Ð¾ÑонкообÑазной деÑоÑмаÑией (Pectus Excavatum), во вÑоÑом â килевидной деÑоÑмаÑией (Pectus Carinatum). РнекоÑоÑÑÑ ÑлÑÑаÑÑ ÑÑи деÑоÑмаÑии ÑÑÑекÑивно поддаÑÑÑÑ Ð»ÐµÑÐµÐ½Ð¸Ñ Ñ Ð¿Ð¾Ð¼Ð¾ÑÑÑ Ð½ÐµÐ¸Ð½Ð²Ð°Ð·Ð¸Ð²Ð½ÑÑ Ð¼ÐµÑодов, в Ñом ÑиÑле леÑебной ÑизкÑлÑÑÑÑÑ.
Ðо меÑе ÑÑениÑовки мÑÑÑ, деÑоÑмаÑÐ¸Ñ Ð³ÑÑдной клеÑки Ð¼Ð¾Ð¶ÐµÑ Ð±ÑÑÑ ÑменÑÑена, или по кÑайней меÑе не ÑÑÑгÑблÑÑÑÑÑ. ÐÑоме Ñого, инÑенÑÐ¸Ð²Ð½Ð°Ñ Ð·Ð°ÐºÐ°Ñка, оÑобенно в облаÑÑи ÑоÑÑа, позволÑÐµÑ ÑвелиÑиÑÑ Ð¼ÑÑеÑнÑÑ Ð¼Ð°ÑÑÑ Ð¸ ÑоздаÑÑ Ñ Ð¾ÑоÑий коÑмеÑиÑеÑкий ÑÑÑÐµÐºÑ – иÑкÑивление ÑÑановиÑÑÑ Ð¼ÐµÐ½ÐµÐµ замеÑнÑм.
ÐÑе ÑизиÑеÑкие ÑпÑÐ°Ð¶Ð½ÐµÐ½Ð¸Ñ Ð½Ð°Ð¿ÑÐ°Ð²Ð»ÐµÐ½Ñ Ð½Ð° ÑеÑение ÑледÑÑÑÐ¸Ñ Ð·Ð°Ð´Ð°Ñ:
- УвелиÑиÑÑ Ð¿Ð¾Ð´Ð²Ð¸Ð¶Ð½Ð¾ÑÑÑ Ð¸ гибкоÑÑÑ Ð¿Ð¾Ð·Ð²Ð¾Ð½Ð¾Ñника и гÑÑдной клеÑки.
- РаÑÑÑнÑÑÑ Ð²Ñе ÑкоÑоÑеннÑе ÑÑÑÑкÑÑÑÑ.
- УкÑепиÑÑ Ð¼ÑÑÑÑ Ð´Ð»Ñ Ð±Ð¾Ð»ÐµÐµ амплиÑÑдного Ñ Ð¾Ð´Ð° гÑÑдной клеÑки.
- ÐоÑÑÑановиÑÑ Ð½Ð¾ÑмалÑнÑÑ Ð¾ÑанкÑ.
УпÑÐ°Ð¶Ð½ÐµÐ½Ð¸Ñ Ð¼Ð¾Ð±Ð¸Ð»Ð¸Ð·ÑÑÑ Ð¿Ð¾Ð´Ð²Ð¸Ð¶Ð½Ð¾ÑÑÑ ÑÑÑÑавов, ÑаÑÑÑгиваÑÑ Ð¼Ñгкие Ñкани вокÑÑг гÑÑдинÑ, ÑÑÐ¾Ð±Ñ Ð¾Ð½Ð¸ не пÑепÑÑÑÑвовали пеÑемеÑÐµÐ½Ð¸Ñ Ð³ÑÑдной клеÑки. Ðомимо мобилÑноÑÑи ÑÑÑÑавно-ÑвÑзоÑного аппаÑаÑа, ÑлÑÑÑаеÑÑÑ ÑонÑÑ Ð¼ÑÑÑ.
ÐÑÐµÐ´Ð»Ð°Ð³Ð°ÐµÐ¼Ð°Ñ Ð¿ÑогÑамма ÑпÑажнений
УпÑÐ°Ð¶Ð½ÐµÐ½Ð¸Ñ Ð½Ð° ÑаÑÑÑÐ¶ÐºÑ Ð¸ мобилизаÑиÑ
1. ÐÑÑÑгивание пÑÑмÑÑ ÑÑк в положении ÑÑÐ¾Ñ Ð½Ð° коленÑÑ .
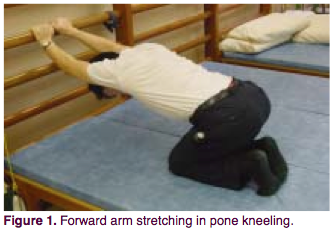
ÐаÑÐ¸ÐµÐ½Ñ ÑаÑполагаеÑÑÑ Ð² позе на ÑогнÑÑÑÑ ÐºÐ¾Ð»ÐµÐ½ÑÑ , ÑÑки вÑÑÑнÑÑÑ Ð²Ð¿ÐµÑед. ÐÑидеÑживаÑÑÑ Ð·Ð° ÑведÑкÑÑ ÑÑÐµÐ½ÐºÑ Ð½Ð° вÑÑоÑе 50-80 Ñм, медленно опÑÑкайÑе веÑÑ Ð½ÑÑ ÑаÑÑÑ Ñела, а лопаÑки ведиÑе в напÑавлении к полÑ. Ðолжно ÑÑвÑÑвоваÑÑÑÑ, как пÑоиÑÑ Ð¾Ð´Ð¸Ñ ÑаÑÑÑжка в пеÑедней подмÑÑеÑной впадине и плеÑе. ÐеÑжаÑÑ 8 ÑекÑнд (можно глÑбоко дÑÑаÑÑ, ÑвелиÑÐ¸Ð²Ð°Ñ ÑаÑÑÑÐ¶ÐºÑ Ð³ÑÑдной клеÑки), заÑем ÑаÑÑлабиÑÑÑÑ. ÐовÑоÑиÑÑ 20 Ñаз. Такие Ð¿Ð¾Ð´Ñ Ð¾Ð´Ñ Ð½Ñжно делаÑÑ Ð¿Ð¾ 4 Ñаза в денÑ.
Ð¦ÐµÐ»Ñ ÑпÑÐ°Ð¶Ð½ÐµÐ½Ð¸Ñ â ÑаÑÑÑнÑÑÑ Ð²Ñе пеÑедние мÑÑÑÑ Ð³ÑÑдной клеÑки, оÑобенно болÑÑÑÑ Ð³ÑÑднÑÑ Ð¼ÑÑÑÑ.
2. ÐÑаÑение веÑÑ Ð½ÐµÐ¹ ÑаÑÑÑÑ ÑÑловиÑа в положении ÑÑоÑ.

ÐаÑÐ¸ÐµÐ½Ñ ÑÑановиÑÑÑ Ð±Ð¾ÐºÐ¾Ð¼ к ÑÑене. ÐлижайÑÑÑ Ðº ÑÑене ÑÑÐºÑ Ð¿Ð¾Ð»Ð¾Ð¶Ð¸ÑÑ Ð½Ð° ÑÑÐµÐ½Ñ Ð½Ð° ÑÑовне немного вÑÑе плеÑа. ÐÑаÑаем Ñазом в пÑоÑивоположнÑÑ ÑÑоÑонÑ, пÑи ÑÑом не оÑÑÑÐ²Ð°Ñ ÑÑÐºÑ Ð¾Ñ ÑÑенÑ. РаÑÑÑжение должно ÑÑвÑÑвоваÑÑÑÑ Ð² пеÑедней ÑаÑÑи плеÑа и веÑÑ Ð½ÐµÐ¹ ÑаÑÑи гÑÑдной клеÑки. ÐеÑжиÑе 8 ÑекÑнд. ÐаÑем можеÑе ÑаÑÑлабиÑÑÑÑ Ð¸ веÑнÑÑÑÑÑ Ð² иÑÑ Ð¾Ð´Ð½Ð¾Ðµ положение. ÐÑÐ´Ð¾Ñ Ð½Ð¸Ñе и пÑодолжайÑе Ñ Ð´ÑÑгой ÑÑки. Ð Ð´ÐµÐ½Ñ Ð½Ñжно делаÑÑ 4 Ð¿Ð¾Ð´Ñ Ð¾Ð´Ð° по 20 повÑоÑений.
ÐÑо ÑпÑажнение Ð´Ð°ÐµÑ Ð½Ð°Ð¸Ð±Ð¾Ð»ÑÑий диапазон Ð´Ð²Ð¸Ð¶ÐµÐ½Ð¸Ñ Ð³ÑÑднÑÑ Ð¿Ð¾Ð·Ð²Ð¾Ð½ÐºÐ¾Ð², позволÑÑ Ð¿Ð¾ÑÑнÑÑÑ Ð² ÑазнÑе ÑÑоÑÐ¾Ð½Ñ ÑвÑзки, мÑÑÑÑ Ð¸ ÑÑÑÑÐ°Ð²Ñ Ð² облаÑÑи гÑÑдинÑ.
3. Сгибание веÑÑ Ð½ÐµÐ¹ ÑаÑÑи ÑÑловиÑа в положении ÑидÑ.

ÐаÑÐ¸ÐµÐ½Ñ Ð² положении ÑидÑ. ÐÑполнÑÑÑÑÑ Ð½Ð°ÐºÐ»Ð¾Ð½Ñ Ð²Ð±Ð¾Ðº. ÐÑи наклоне в каждÑÑ ÑÑоÑÐ¾Ð½Ñ Ð¿ÑоÑÐ¸Ð²Ð¾Ð¿Ð¾Ð»Ð¾Ð¶Ð½Ð°Ñ ÑÑка ÑÑнеÑÑÑ Ð½Ð°Ð´ головой в ÑÑоÑÐ¾Ð½Ñ Ð½Ð°ÐºÐ»Ð¾Ð½Ð°. Ðолжно ÑÑвÑÑвоваÑÑÑÑ ÑаÑÑÑжение пÑоÑивоположной ÑаÑÑи ÑÑловиÑа. ФикÑиÑÑйÑе положение 8 ÑекÑнд (в ÑÑо вÑÐµÐ¼Ñ Ð¼Ð¾Ð¶Ð½Ð¾ глÑбоко дÑÑаÑÑ), веÑниÑеÑÑ Ð² иÑÑ Ð¾Ð´Ð½Ð¾Ðµ положение. УпÑÐ°Ð¶Ð½ÐµÐ½Ð¸Ñ Ð¿Ð¾Ð²ÑоÑÑÑÑ Ð¿Ð¾ 20 Ñаз 4 Ñаза в денÑ. Ð¦ÐµÐ»Ñ ÑпÑÐ°Ð¶Ð½ÐµÐ½Ð¸Ñ â ÑÐ°ÐºÐ°Ñ Ð¶Ðµ, как и во вÑоÑом ÑпÑажнении.
СиловÑе ÑпÑажнениÑ
4, 5. УпÑажнение Ñ Ð¾ÑÑгоÑением в положении лежа.

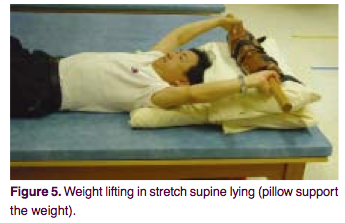
ÐаÑÐ¸ÐµÐ½Ñ ÑаÑполагаеÑÑÑ Ð² положении лежа на Ñпине. Ðод ÑÐ¿Ð¸Ð½Ñ Ð½Ð°Ð´Ð¾ подложиÑÑ Ð²Ð°Ð»Ð¸Ðº из пенополиÑÑеÑана около 10 Ñм в диамеÑÑе. ÐÑли иÑполÑзование валика ÑлиÑком болезненно – пÑоÑÑо леÑÑ Ð¿Ð»Ð°ÑмÑ. Ð Ñки вÑÑÑнÑÑÑ Ð½Ð°Ð·Ð°Ð´ за Ð³Ð¾Ð»Ð¾Ð²Ñ Ð¸ ÑÑ Ð²Ð°ÑиÑÑÑÑ Ð¸Ð¼Ð¸ за пеÑÐµÐºÐ»Ð°Ð´Ð¸Ð½Ñ ÑведÑкой ÑÑенки или за какой-либо ÑÑжелÑй гÑÑз на ÑаÑÑÑоÑнии 10 Ñм Ð¾Ñ Ð·ÐµÐ¼Ð»Ð¸. ÐоÑле ÑÑого, глÑбоко Ð²Ð´Ð¾Ñ Ð½ÑÑÑ Ð¸ поÑÑаÑаÑÑÑÑ Ð¿ÑиложиÑÑ Ð¼Ð°ÐºÑималÑное ÑÑилие, как Ð±Ñ Ð¿Ð¾Ð´Ð½Ð¸Ð¼Ð°Ñ Ð¿ÐµÑÐµÐºÐ»Ð°Ð´Ð¸Ð½Ñ ÑÑенки или гÑÑз. ÐаÑикÑиÑÑйÑе положение на 8 ÑекÑнд, заÑем ÑаÑÑлабÑÑеÑÑ. 10 ÑÐ°ÐºÐ¸Ñ Ð¿Ð¾Ð²ÑоÑений ÑоÑÑавлÑÑÑ Ð¾Ð´Ð½Ñ ÑеÑиÑ. ÐÑжно делаÑÑ Ð¿Ð¾ 3 ÑеÑии 4 Ñаза в денÑ.
Ð¦ÐµÐ»Ñ ÑпÑажнениÑ:
ÐÑи Ñаком положении, когда ÑÑки заÑикÑиÑованÑ, пеÑеднÑÑ Ð³ÑÑÐ´Ð½Ð°Ñ ÑÑенка поднимаеÑÑÑ, в оÑновном, за ÑÑÐµÑ Ð³ÑÑдной мÑÑÑÑ. ÐакÑималÑное напÑÑжение пÑи пÑиложении ÑÑÐ¸Ð»Ð¸Ñ Ð½Ð° подÑем, заÑÑавлÑÐµÑ Ð¼Ð¾Ð±Ð¸Ð»Ð¸Ð·Ð¾Ð²Ð°ÑÑÑÑ Ð¾ÐºÑÑжаÑÑие мÑÑÑÑ, ÑÑаÑÑвÑÑÑие в пÑоÑеÑÑе дÑÑ Ð°Ð½Ð¸Ñ. Ðалик, подложеннÑй под ÑпинÑ, Ð¿Ð¾Ð¼Ð¾Ð³Ð°ÐµÑ ÑазвеÑнÑÑÑ Ð¸ ÑаÑпÑавиÑÑ Ð³ÑÑдной оÑдел позвоноÑника, коÑÑекÑиÑÑÑ Ð³ÑÑдной киÑоз.
6. РаÑÑÑжка веÑÑ Ð½ÐµÐ¹ ÑаÑÑи коÑпÑÑа, лежа на живоÑе.

ÐаÑÐ¸ÐµÐ½Ñ Ð»Ð¾Ð¶Ð¸ÑÑÑ Ð½Ð° живоÑ. Ðод Ð¶Ð¸Ð²Ð¾Ñ Ð¼Ð¾Ð¶Ð½Ð¾ подложиÑÑ 1-2 подÑÑки. Ð Ñки за головой. Ðоги можно заÑикÑиÑоваÑÑ Ð½Ð° ÑведÑкой ÑÑенке. ÐлÑбоко Ð²Ð´Ð¾Ñ Ð½ÑÑÑ Ð¸ поднÑÑÑ Ð²ÐµÑÑ Ð½ÑÑ ÑаÑÑÑ ÐºÐ¾ÑпÑÑа, ÑÐ¾Ñ ÑанÑÑ ÑÑки за головой. ÐÑогнÑÑÑÑÑ. УдеÑживайÑе Ñакое положение 8 ÑекÑнд, заÑем ÑаÑÑлабÑÑеÑÑ. 10 ÑÐ°ÐºÐ¸Ñ Ð¿Ð¾Ð²ÑоÑений ÑоÑÑавлÑÑÑ Ð¾Ð´Ð½Ñ ÑеÑиÑ. ÐÑжно делаÑÑ Ð¿Ð¾ 3 ÑеÑии 4 Ñаза в денÑ.
Ð¦ÐµÐ»Ñ ÑпÑÐ°Ð¶Ð½ÐµÐ½Ð¸Ñ â ÑÑилиÑÑ Ð²ÐµÑÑ Ð½Ð¸Ðµ мÑÑÑÑ ÑпинÑ, ÑбаланÑиÑоваÑÑ Ð¼ÑÑеÑнÑÑ ÑилÑ. ÐÑо позволÑÐµÑ Ð¿ÑедоÑвÑаÑиÑÑ Ð³ÑÑдной киÑоз и ÑÐ¾Ñ ÑаниÑÑ ÐºÑаÑивÑÑ Ð¾ÑанкÑ.
7. ÐÑжиманиÑ.

ÐаÑÐ¸ÐµÐ½Ñ ÑаÑполагаеÑÑÑ Ð½Ð° живоÑе и наÑÐ¸Ð½Ð°ÐµÑ Ð´ÐµÐ»Ð°ÑÑ Ð¾ÑжиманиÑ. СамÑй пÑоÑÑой ваÑÐ¸Ð°Ð½Ñ â поднимаÑÑ ÑолÑко ÑÑловиÑе, более ÑÑÑднÑй – поднимаÑÑ Ð²Ñе Ñело Ñеликом, и ÑамÑй пÑодвинÑÑÑй ваÑÐ¸Ð°Ð½Ñ â в веÑÑ Ð½ÐµÐ¹ Ñазе оÑÐ¶Ð¸Ð¼Ð°Ð½Ð¸Ñ Ð´ÐµÐ»Ð°ÑÑ Ñ Ð»Ð¾Ð¿Ð¾Ðº в ладоÑи, оÑÑÑÐ²Ð°Ñ ÑÑки Ð¾Ñ Ð¿Ð¾Ð»Ð°. ÐаÑниÑе Ñ Ð¿ÐµÑвого ваÑианÑа. ÐÑли он бÑÐ´ÐµÑ Ð¿Ð¾Ð»ÑÑаÑÑÑÑ Ð»ÐµÐ³ÐºÐ¾ â пеÑÐµÑ Ð¾Ð´Ð¸Ñе к ÑледÑÑÑемÑ. Ðдна ÑеÑÐ¸Ñ ÑоÑÑавлÑÐµÑ 10 повÑоÑений. ÐоÑле каждой ÑеÑии â оÑдÑÑ . РобÑей ÑложноÑÑи надо делаÑÑ Ð¿Ð¾ 30 повÑоÑений 4 Ñаза в денÑ.
Ð¦ÐµÐ»Ñ ÑпÑÐ°Ð¶Ð½ÐµÐ½Ð¸Ñ â обÑее ÑкÑепление мÑÑÑ Ð³ÑÑдной клеÑки. ÐÑи инÑенÑивнÑÑ Ð½Ð°Ð³ÑÑÐ·ÐºÐ°Ñ ÑлÑÑÑаеÑÑÑ Ñакже минеÑализаÑÐ¸Ñ ÐºÐ¾ÑÑей, ÑÐ¸Ð»Ð¾Ð²Ð°Ñ Ð·Ð°ÐºÐ°Ñка ÑÑимÑлиÑÑÐµÑ ÑоÑмиÑование кÑаÑивого ÑилÑÑÑа.
8. ÐÐ²Ð¸Ð¶ÐµÐ½Ð¸Ñ ÑÑками ввеÑÑ -вниз Ð²Ð´Ð¾Ð»Ñ ÑазнÑÑ ÑÑоÑон Ñела.

ÐаÑÐ¸ÐµÐ½Ñ Ð½Ð°Ñ Ð¾Ð´Ð¸ÑÑÑ Ð² положении ÑÐ¸Ð´Ñ Ð¸Ð»Ð¸ ÑÑоÑ. Ð Ñки вÑÑÑнÑÑÑ. Ð ÑÑÐºÐ°Ñ Ð½Ñжно зажаÑÑ ÐºÐ¾Ð½ÑÑ ÑлаÑÑиÑной ленÑÑ Ð¸Ð»Ð¸ лÑбого дÑÑгого ÑлаÑÑиÑного ÑнÑÑа, по Ñвоей ÑпÑÑгоÑÑи позволÑÑÑего вам ÑделаÑÑ Ð¼Ð°ÐºÑимÑм 10 повÑоÑений ÑпÑажнениÑ, не более. Ðедленно оÑводиÑÑ ÑÑки назад, опÑÑÐºÐ°Ñ Ð¸Ñ Ð´Ð¾ ÑÑÐ¾Ð²Ð½Ñ ÑгодиÑ. ÐаÑикÑиÑоваÑÑ Ð½Ð° 3 ÑекÑндÑ. ÐаÑем Ñакже медленно веÑнÑÑÑ ÑÑки ÑеÑез веÑÑ Ð² иÑÑ Ð¾Ð´Ð½Ð¾Ðµ положение. ÐовÑоÑиÑÑ 10 Ñаз (1 ÑеÑиÑ). ÐоÑле ÑÑого оÑÐ´Ð¾Ñ Ð½ÑÑÑ Ð¸ ÑделаÑÑ ÐµÑе 2 ÑеÑии. РиÑоге нÑжно делаÑÑ Ð¿Ð¾ 30 повÑоÑений 4 Ñаза в денÑ.
УпÑажнение ÑлÑÐ¶Ð¸Ñ Ð´Ð»Ñ ÑкÑÐµÐ¿Ð»ÐµÐ½Ð¸Ñ Ñеи, плеÑ, веÑÑ Ð½ÐµÐ¹ ÑаÑÑи ÑпинÑ, гÑÑднÑÑ Ð¼ÑÑÑ. Ðго можно ÑаÑÑмаÑÑиваÑÑ, как ÑÑабилизиÑÑÑÑее ÑпÑажнение Ð´Ð»Ñ Ð²ÐµÑÑ Ð½ÐµÐ¹ ÑаÑÑи гÑÑдной клеÑки.
Ðазад в Ñаздел
Источник
