Что полезно для формирования сердца плода
11.07.201615:2011.07.2016 15:20:23
Врач ультразвуковой диагностики

«Сердце – оно источник наших чувств, увлечений, любви. Оно позволяет вкусить радость жизни.
Да, удивительный этот орган – сердце!»
(из анимационного сериала о строении тела человека для детей «Жила-была жизнь» ). Сердце – важнейший и сложный по строению физический орган человека.
Это обусловлено, с одной стороны его основными функциями для всего человеческого организма, с другой – обеспечивает широкое многообразие врожденных пороков развития.
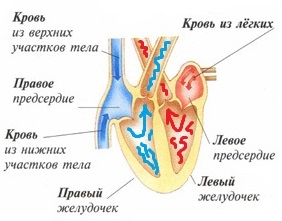
Из школьной программы по биологии мы помним, что сердце человека имеет 4 камеры (2 предсердия и 2 желудочка), выполняющего роль насосной функции. Правая половина (правое предсердие и правый желудочек) сердца собирает использованную бедную кислородом кровь и направляет в легкие. Левая половина (левое предсердие и левый желудочек) получает из легких оксигенированную кровь и посылает тканям и органам человека. Таким образом, благодаря сердцу поддерживается «часовой механизм» снабжения питанием органов и возврат использованной крови кислородом от органов в легкие. Формирование сердца уже начинается с ранних сроков беременности и на этапах эмбриогенеза выполняет свою основную функцию кровообращения плода. Эмбрионегез сердца представляет собой поэтапное строительство сердечных структур со 2 по 6 неделю беременности. Именно этот период является особенно чувствительным со стороны факторов риска развития врожденных пороков сердчечно-сосудистой системы малыша, которые мы разберём в нашей следующей статье.
Закладка сердца появляется у эмбриона в конце 2-й недели развития из простых 2-х сердечных трубок, которые сливаясь воедино, образуют общую сердечную трубку и кровь поступает одним сплошным потоком .
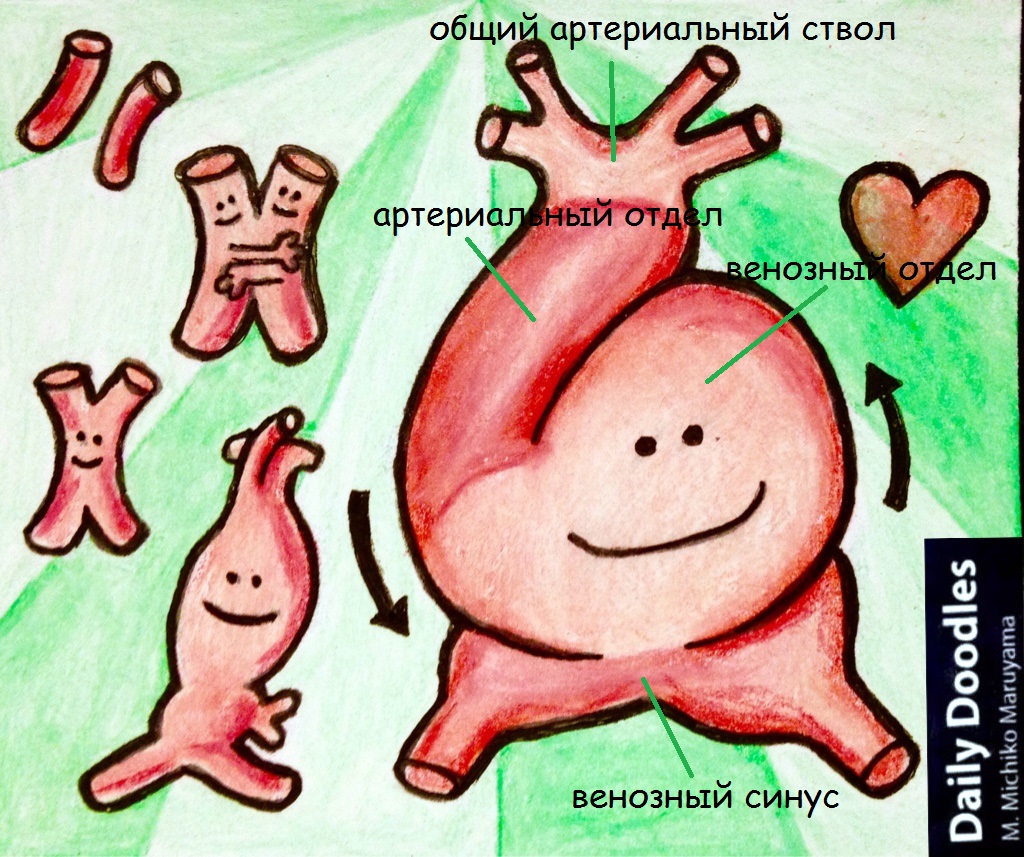
В конце 3-й — начале 4-й недели у эмбриона совершается неравномерный рост сердечной трубки и это приводит к изменению и усложнению формы. Образуется сигмовидное или S-образное сердце, в котором различают венозный синус, следующий за ним венозный отдел (первичный желудочек), артериальный отдел (первичное предсердие) и затем общий артериальный ствол. Сердце на этой стадии однокамерное и в этот период оно начинает сокращаться.
В дальнейшие стадии развития венозный и артериальный отделы сердца разрастаются, и между ними возникает глубокая перетяжка. Оба колена артериального отдела постепенно срастаются. Так формируется двухкамерное сердце эмбриона (4-я неделя развития ).
На этой стадии существует лишь большой круг кровообращения; малый круг складывается позже в связи с развитием легких. Дальнейшим этапом развития является образование межпредсердной перегородки (стадия трехкамерного сердца или 5-6 неделя развития).
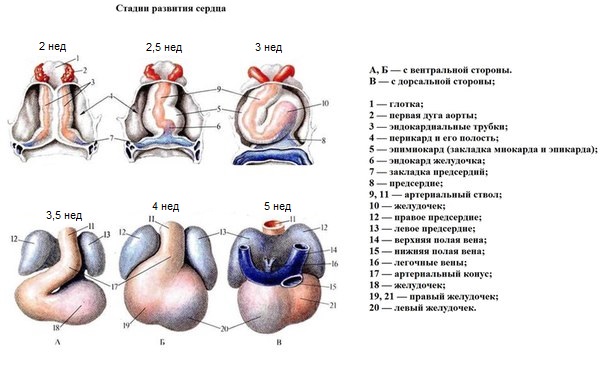
На 6-й неделе развития эмбриона происходит разделение желудочковой камеры посредством межжелудочковой перегородки, а также одновременно формируются клапаны и происходит разделение общего артериального ствола на аорту и легочную артерию (стадия четырехкамерного сердца).
На сроке в 6–7 недель, в уже практически “готовом” сердце заканчивается построение межжелудочковой перегородки, разделяющей правый и левый желудочек сердца.
Кровообращение плода имеет свои особенности в отличие от взрослых, так как дыхательная и пищеварительная системы внутриутробно практически не функционируют.
Итак, как же малышу удается обходиться без дыхания, печенек и вкусных булочек?

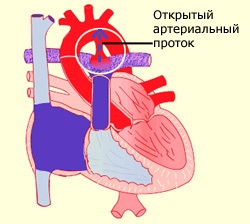
Все питательные вещества и кислород поступают с кровью матери путем вспомогательных приспособлений, к которым относится плацента, пуповина и фетальные коммуникации (венозный проток, овальное окно и артериальный проток).
Фетальные коммуникации – это сердечные структуры плода, с помощью которых кровь смешивается (в отличии от взрослых) и большая часть поступает в левые отделы, так как легкие не совершают газообмен. Давайте, подробно проанализируем, как это происходит.
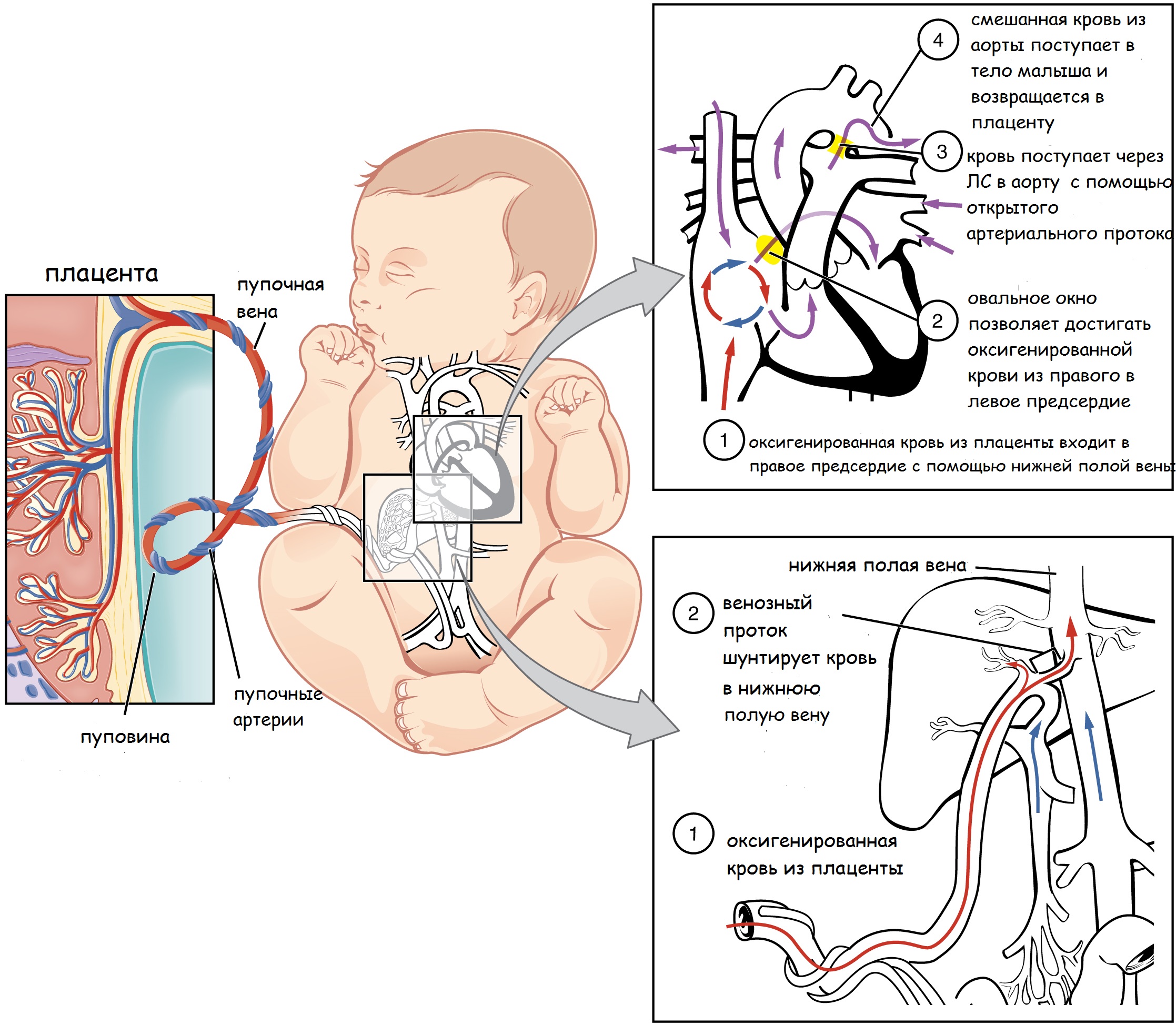
Пупочная вена из плаценты собирает богатую оксигенированную (артериальную) кровь с питательными веществами и направляет к печени, где она разделяется на 2 ветви: воротная вена и венозный проток. Воротная вена кровоснабжает органы брюшной полости (печень, кишечник и тд.).
Венозный проток – 1- фетальная коммуникация или сосуд, соединяющий пупочную вену с сердцем плода. Смешивание крови происходит на уровне нижней полой вены, она в свою очередь собирает бедную использованную кровь (венозную) из нижней части туловища.
Далее смешанная кровь направляется к правому предсердию, туда же из верхней части тела поступает венозная кровь из верхней половой вены.
Ток крови из правого предсердия в правый желудочек делится на 2 пути, связанные с отсутствием дыхания малыша.
Первый путь начинается с поступления крови из правого предсердия в правый желудочек и далее в лёгкие с помощью легочного ствола, который разделяет на правое и левое легкие свои ветви.
Так как альвеолы не производят газообмен и заполнены жидкостью (происходит системный спазм всех артериол), где 1/3 часть крови возвращается через легочные вены в левое предсердие.
Второй путь: оставшаяся 2/3 часть крови вынуждена поступать через такие фетальные коммуникации, как овальное окно и артериальный проток.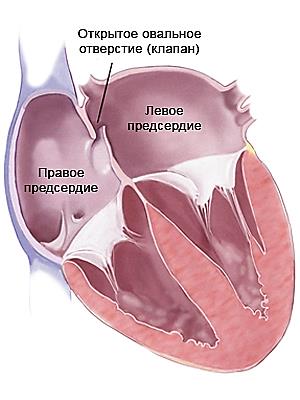
Овальное окно – 2 – фетальная коммуникация представляет собой отверстие с клапаном между предсердиями. Поступившая смешанная кровь в левое предсердие притекает в левый желудочек и далее в аорту, где она разноситься по всем органам плода. От брюшной аорты отходят 2 пупочные артерии, отдающие кровь вновь плаценте углекислый газ и продукты жизнедеятельности плода. Важно отметить, что в плаценте кровь матери и плода ни в ком случае не смешивается, кровяные клетки матери отдают кислород и принимают «отходы» от кровяных клеток малыша.

Артериальный проток – 3 – фетальная коммуникация или сосуд соединяющий легочный ствол (ЛС) с аортой, где кровь сбрасывается в аорту.
Учитывая такой сложный и многоэтапный механизм развития сердечно-сосудистой системы, различного рода воздействия на организм беременной в эмбриональном и раннем плодовом периодах могут приводить к возникновению широкого спектра врожденных аномалий этой системы. И об этом мы поговорим в следующей статье.
Источник
Во время вынашивания ребенка для женщины нет ничего важнее, чем его развитие. УЗИ, звук сердцебиения малыша в утробе – моменты, которые никогда не забудутся. Когда же у эмбриона закладывается сердечко, в какой момент оно начинает биться, на каком сроке можно зафиксировать пульс? Как выявить патологии сердца?

На каком сроке от зачатия у плода формируется сердце?
Кровеносная система плода совершенствуется на протяжении всей беременности, но закладывается она в самом начале, уже на 12–14 день после зачатия. Далее можно выделить несколько этапов формирования сердца:
- Через 20 дней после зачатия у эмбриона появляется зачаток сердца, который представляет собой трубку. Качать кровь она еще не может, так как у нее нет камер, но уже пульсирует.
- Спустя 7 дней в трубочке появляются предсердие и один желудочек, формируется проводящая система.
- В конце первого месяца беременности в предсердии образуется перегородка, выделяются правая и левая часть.
- Еще через 7 дней закладывается перегородка в желудочке. Теперь у эмбриона есть сердце с 4 камерами (два желудочка и два предсердия). Возникает полноценное сердцебиение.
- К третьему месяцу беременности сердечко сформировано, оно полноценно работает.

Несмотря на то, что формирование и функционирование органа начинается рано, растет и крепнет он на протяжении всей беременности. Вместе с ростом плода растет и нагрузка, объем мышцы. Сердечно-сосудистая система тесно связана с вегетативной системой организма, которая возникает позже.
Когда у плода появляется сердцебиение?
Впервые возможность прослушивания сердцебиения плода возникает на сроке 6 недель. В этот период орган еще очень мал, поэтому определить ЧСС можно только с помощью внутреннего УЗИ датчика. Спустя 2–3 недели пульс станет отчетливее, его будет определять обычное ультразвуковое исследование. Чем больше срок беременности, тем легче прослушивается пульс, к концу первого триместра его можно определить стетоскопом.
На каком сроке можно услышать, как бьется сердце у эмбриона?
Сколько раз за беременность определяется ЧСС плода? Если у женщины нет показаний к дополнительным исследованиям, то за 40 недель ей предстоит 3 плановых УЗИ. Они проводятся на следующих сроках:
- 11–14 недель;
- 18–21 неделя;
- 30–34 недели.
Обычно первое сердцебиение у плода определяют на УЗИ. При наличии оснований для ранней диагностики процедура проводится раньше. После первого триместра гинеколог на каждом приеме должен прослушивать, как стучит сердце плода.
Как слушают сердцебиение плода?
Когда начинает биться сердце у плода, его ритм начинают прослушивать. Это делается для выявления и предупреждения проблем с сердечно-сосудистой системой. Врач оценивает ЧСС уже на первом УЗИ, если нет специальных показаний, то оно проводится в плановые сроки. Врач может оценить частоту сердечных сокращений и закончить на этом процедуру или, если позволяет аппарат, перевести стук сердца на динамик, чтобы родители тоже могли его услышать. УЗИ – самый ранний, но не единственный метод прослушивания пульса малыша.
В домашних условиях
Некоторым мамам недостаточно плановых консультаций, им хочется иметь возможность прослушать, как бьется сердце ребенка, и в домашних условиях. Сегодня для этих целей можно приобрести специальные аппараты.
Фетальный доплер – это портативный ультразвуковой прибор. Им можно пользоваться после 12 недели беременности. Продаются как простые модели, где через колонку или наушники слышен звук сердца, так и более оснащенные приборы. В них подсчитывается пульс, есть дисплей, на котором видно кардиограмму, измеряются частота и ритмичность сердцебиения.
Для плода исследование безвредно, но он может чувствовать дискомфорт от ультразвукового излучения, перемещаться. В этом случае рекомендуется дать ребенку успокоиться. Также врачи не советуют использовать прибор слишком часто.

Дома можно использовать и стетоскоп, на поздних сроках с его помощью можно услышать сердечный ритм малыша. Однако самостоятельно будущая мама сделать этого не сможет, а помощнику нужно обладать специальными навыками, чтобы отличить стук сердца плода от посторонних шумов.
Еще один простой, но малоэффективный способ – это прикладывание уха к пупку. При этом нужно знать, как лежит ребенок, а стенки маминого живота должны быть не толстыми, чтобы сердцебиение было слышно. Если плод лежит головкой вниз, то и биение нужно слушать ниже пупка; при тазовом предлежании стук сердца будет слышен выше пупка.
Такое прослушивание не даст точных результатов, не позволит выделить патологии плода, но зато успокоит родителей. Это приятная домашняя процедура.
В условиях клиники
В условиях медицинских учреждений есть больше методов оценки ЧСС. Начиная со второго триместра врач на каждом приеме будет прослушивать биение сердца плода с помощью акушерского стетоскопа. Так называется деревянная трубка с широкой воронкой. Доктор оценивает частоту ритмов, их характер и динамику.
Минус метода в том, что ребенок может крутиться, поэтому не всегда легко поймать момент, когда слышно сердцебиение плода. Помешать могут и другие факторы, например полнота мамы.

В современных консультациях стетоскопы заменяют доплерами. В рамках клиники могут проводиться и более серьезные исследования, в том числе:
- Кардиотокография. При нормальном течении беременности она проводится один раз в конце второго триместра. При помощи КТГ регистрируются ритмы сердца и сокращения матки. В итоге врач узнает о частоте и характере сердцебиения ребенка, его реакции на появление тонуса матки. Процедура проводится неоднократно при наличии таких показаний, как поздний гестоз, многоводие, патологии развития плода, состояние здоровья матери, перенашивание беременности.
- Эхокардиография — исследование строения сердечных камер, их проводимости с помощью ультразвуковых волн. Рекомендуется проводить между 19 и 29 неделями, при подозрениях на задержку развития плода или наличии показаний (возраст мамы старше 40 лет, дети в семье с ВПС, перенесенные во время беременности инфекции).
Каким должно быть сердцебиение плода?
Нормальный пульс плода значительно выше, чем у взрослого человека. Нормы зависят от срока беременности:
- в первые два месяца это 110-130 уд/мин.;
- с 9 по 10 неделю – 170-90 уд/мин.;
- после 11 недели и до самого конца – 140-160 уд/мин.

Начиная со второго триместра беременности сердцебиение должно быть ритмичным. Врач оценивает наличие или отсутствие шумов, влияние активности плода на ЧСС, в норме показатель должен повышаться. При незначительных отклонениях пугаться не стоит, о проблемах говорят, если:
- на 6-8 неделе ЧСС ниже 85-100 уд/мин.;
- на 10 неделе пульс выше 200 уд/мин.;
- после 11 недели сердце не слышно.
Во втором-третьем триместрах на сердцебиение малыша уже влияют различные факторы:
- его активность и подвижность матери;
- стрессы;
- поступление кислорода;
- заболевания.

Какие патологии помогает диагностировать сердцебиение?
Сердцебиение – важнейший показатель, с его помощью определяют развивается ли беременность. Если при размере сердца больше 8 мм, биение сердца не прослушивается, говорят о дополнительных исследованиях и тщательном наблюдении, возможно, беременность является замершей. По характеру сердцебиения можно определить и другие патологии:
- Когда высокое сердцебиение плода появляется на протяжении длительного времени, диагностируют фетоплацентарную недостаточность. Это проблема снабжения плода кровью, чаще хроническая.
- Если во время третьего триместра сердцебиение становится слишком медленным, говорят об истощении сил ребенка, принимается решение об экстренном родоразрешении.
- По пульсу можно определить, присутствует ли гипоксия плода, опасна ли она для его жизни.
- Приглушенное биение сердца указывает на мало- или многоводие, тазовое предлежание плода.
- Эхокардиография определяет патологии строения сердечной мышцы, например дефекты камер органа.
При появлении симптомов патологии диагноз не ставится. Врач должен провести повторное УЗИ, оценить сердцебиение плода, сделать КТГ. Если диагноз подтверждается, то назначаются препараты, облегчающие работу сердца плода. Главная задача для мамы и врача – отслеживание состояния ребенка, при необходимости важно вовремя принять меры. Может быть показано кесарево сечение или экстренное родоразрешение.
Источник
Будущая мама ждет сердцебиение своего малыша с нетерпением. Она ждет УЗИ, интересуется у специалиста, когда уже будет слышно первое сердцебиение ее ребенка. На каком сроке развития уже прослушивается отчетливое сердцебиение ребенка?
Формирование и развитие сердца малыша является весьма сложным процессом, протекающим в организме плода. Зачаток данного органа появляется на 4-й неделе беременности. Он выглядит как полая трубка, которая опутывает маленькое тельце зародыша. Ее уже хорошо видно и она считается первичным кругом кровообращения. В дальнейшем этот круг кровообращения станет самостоятельным органом – сердцем малыша.
Первое сокращение возникает на изогнутом отрезке сосудистой трубки тогда, когда формирование плода доходит 4-й недели. Оно еще не контролируется нервной системой плода. На шестой (акушерской) неделе беременности пульсация маленького сердечка становится четче, интенсивней. Первая пульсация уже однокамерного сердца проявляется к 26 дню (5 недель) жизни ребенка. Данный орган способен самостоятельно качать потоки крови по организму ребенка с установленным ритмом.
Четырехкамерным сердечко ребенка становится к концу 9-й недели. На этом сроке можно услышать четкую работу полноценного сердечка. К 9-й неделе у плода уже сформированы:
2 предсердия;
2 желудочка;
Клапаны для их разделения;
Сосуды, для продвижения крови в двух направлениях.
Формирование всех структур сердца заканчивается примерно к 22-й неделе развития плода в утробе матери. На протяжении дальнейшего срока только увеличивается его мышечная масса, а также происходит разрастание сети сосудов всего организма ребенка, а также его сердца.
В построении сердца ребенка есть существенное отличие от органа взрослого человека:
Наличие овального окна — Оно представлено отверстием, которое расположено между левым и правым предсердием;
Наличие артериального протока — Данный боталлов проток необходим для соединения легочной артерии с аортой.
Эти особенности строения необходимы плоду, чтобы получать необходимый ему кислород от матери (когда он находится в утробе женщины). Именно такое строение всех органов и систем ребенка способствует его насыщению кислородом. Закрытие овального окна происходит только после появления на свет малыша. Также спадается артериальный проток в котором больше нет необходимости.
Диагностику работы сердца проводят при помощи таких методов:
УЗИ;
КТГ – кардиотокография;
Аускультация – выслушивание;
ЭхоКГ – эхокардиография.
Благодаря ультразвуковому исследованию можно определить биение сердца плода. Трансвагинальное УЗИ может обнаружить сокращение сердца эмбриона раньше, чем трансабдоминальное. При помощи специального датчика, введенного во влагалище женщины, сердцебиение определяется на 5-6 неделе, а при обследовании с датчиком на животе – на 6-7 неделе.
Сколько ударов/минуту считается нормой для развивающегося плода? – это тоже весьма важный вопрос. Частота сокращений сердца изменяется на разных этапах беременности:
6-8-я недели – 110-130 ударов/минуту;
9-10-я недели – 170-190 ударов/минуту;
11-40-я – 140-160 ударов/минуту.
Такая разница в цифрах объясняется формированием вегетативной нервной системы. Она отвечает за контроль над работой внутренних органов младенца.
Ухудшение состояния ребенка можно увидеть по значительному отклонению сердцебиения от нормы:
Снижение до 85-100 ударов;
Учащение выше 200 ударов; Отсутствие сердцебиения.
Когда у плода, размером больше 8 мм не наблюдаются сердечные сокращения, осматривающий специалист предполагает диагноз – неразвивающаяся беременность.
В таком случае необходимо провести повторное УЗИ, чтобы можно было подтвердить/опровергнуть данный диагноз. Повторное ультразвуковое исследование нужно проводить примерно через 5-7 дней.
УЗИ необходимо для определения следующих показателей:
Расположение сердца — Этот орган должен находиться слева и занимать около 13 грудной клетки;
Частоты сокращений сердца — 140-160 ударов на этом сроке считается нормой;
Характера сокращений — Определяется ритмичность/неритмичность.
На позднем сроке беременности частота сокращений сердца может изменяться от множества факторов:
Подвижности плода;
Уровня физической нагрузки матери;
Наличия заболеваний у беременной;
Воздействия окружающей температуры на мать.
НА КАКОМ СРОКЕ НАЧИНАЕТ ПРОСЛУШИВАТЬСЯ СЕРДЦЕБИЕНИЕ ПЛОДА?
Внутриутробный период развития ребенка состоит из:
Эмбрионального. Он охватывает первые 2 месяца формирования зародыша;
Фетального. Включает 3-9 месяца беременности.
Когда же можно на УЗИ услышать биение сердца плода?
Сердцебиение прослушивается еще у эмбриона. На 22 день после оплодотворения сердце начинает биться и тогда его удары уже отчетливо слышно. Самостоятельная циркуляция крови, которая выполняется по собственной системе кровообращения, появляется на сроке 26 дней с момента зачатия. Благодаря УЗИ сердцебиение у плода можно определить уже на 5-6-ой акушерской неделе беременности. Развитие плода проходит хорошо если сердцебиение слышно и оно в пределах нормы. Если его не зафиксировали можно провести повторное обследование примерно через неделю или применить другие методы диагностики. При просмотре четырехкамерного среза сердца ребенка на УЗИ специалисту видно наличие/отсутствие нарушений в развитии данного органа. На таком срезе врач может хорошо рассмотреть оба предсердия и желудочки плода. Данное обследование необходимо для выявления пороков сердца, которые выступают в роли причины снижения, повышения частоты биения сердца ребенка. При определении специалистом на УЗИ несоответствия количества сердцебиений норме, врач может назначить дополнительные методы для дальнейшего обследования беременной.
СЕРДЦЕБИЕНИЕ В МОМЕНТ РОДОВ
Сердцебиение плода, как самый важный показатель его здорового развития прослушивают на протяжении всей беременности. Не становится исключением также момент, когда ребенок появляется на свет. Обычно ЧСС измеряют до родов, но если беременность относится к высокому риску, тогда сердцебиение ребенка контролируют во время родов. Контроль можно выполнять при помощи прослушивания специальной трубкой или посредством специально предназначенных для этой цели датчиков. Непрерывное измерение частоты сердцебиения малыша необходимо в следующих случаях:
Использование эпидуральной анестезии;
Наличие у плода задержки в развитии;
Многоплодная беременность;
Преждевременные или запоздалые роды;
Наличие гипоксии;
Использование любых стимуляторов для родовой деятельности;
Наличие гестоза;
Наличие у беременной хронических заболеваний.
Источник
